急性肝损伤/肝硬化/肝衰竭模型
四川格林泰科提供多种肝脏疾病体内药理模型,包括NAFLD/NASH模型、肝损伤及肝硬化模型和肝衰竭模型。欢迎联系我们,为您定制合适、有效的肝损伤及肝硬化模型,所有的动物在经过AAALAC认可的设施中饲养、造模,并参照GLP管理标准进行体内药效学评价。
肝损伤介绍
病毒感染、肝毒性药物、血流动力学异常、不良生活习惯导致的代谢异常在内的等很多因素可以导致肝脏损伤,具体表现可能为肝细胞、肝组织甚至整个肝脏形态与功能的病理改变。当肝脏长期处于应激状态,肝损伤得不到有效遏制或者修复,最终可能发展为难以有效治疗的肝纤维化、肝硬化,甚至肝癌。同时,当肝细胞大量坏死时,可能造成急性或慢性肝功能丧失,出现以凝血机制障碍、腹水、黄疸、肝性脑病等为主要表现的一组临床症候群,称之为肝衰竭。其中急性肝衰竭(acute liver failure,ALF)病情危重、发展迅速、病死率极高,目前也缺乏有效治疗药物。当然,NASH的进展也可能诱发肝功能衰竭。
图1. 肝损伤阶段:健康肝-脂肪肝-肝纤维化-肝硬化。
格林泰科可提供以下肝损伤、肝纤维化伴肝硬化以及急性肝衰竭模型:
肝损伤动物模型 | 实验动物 | 诱导方法 | 诱导周期 |
CCl4诱导急性肝损伤模型 | 小鼠、大鼠 | 腹腔注射CCl4 | - |
酒精性急性肝损伤模型 | 小鼠、大鼠 | 连续3次经口灌胃乙醇/液体酒精饲料诱导 | - |
对乙酰氨基酚诱导的急性肝损伤模型 | 小鼠、大鼠 | 腹腔注射对乙酰氨基酚 | - |
D-氨基半乳糖诱导的急性肝衰竭模型 | 小鼠、大鼠 | 腹腔注射D-氨基半乳糖 | - |
BDL诱导原发性胆汁性肝硬化(PBC)模型 | SD大鼠、Wistar大鼠 | 胆总管结扎 | 2~3周 |
α-萘基异硫氰酸酯(ANIT)诱导原发性胆汁性肝硬化(PBC)模型 | SD大鼠、Wistar大鼠、C57BL/6J小鼠 | ANIT口服灌胃 | 4周 |
DDC诱导原发性硬化性胆管炎(PSC)模型 | C57BL/6J小鼠 | DDC饮食诱导 | 8周 |
2-OA/BSA诱导的原发性胆汁性胆管炎(PBC)模型 | C57BL/6J小鼠 | 2-辛炔酸、牛血清白蛋白联合腹腔注射诱导 | 12-16周 |
BDL诱导急性肝衰竭模型 | 恒河猴/食蟹猴 | 胆管结扎术 | 4周显示出现肝纤维化,8周显示有肝硬化 |
检测指标
(1)体重、肝指数、摄食量;
(2)肝功能:ALT、AST、ALB、LDH等;
(3)脂质代谢: TC、HDL、LDL、TG等;
(4)胆汁淤积指标:T-BIL、D-BIL及I-BIL;
(5)胆道梗阻指标:ALP、GGT;
(6)肝脏组织病理学:H&E染色、Masson染色等。
(7)肝纤维化指标:胶原蛋白、羟脯氨酸表达检测等;
(8)影像学:彩超、CT或PET/CT检测。
案例展示
1、胆总管结扎(BDL)诱导SD大鼠原发性胆汁性肝硬化(PBC)模型
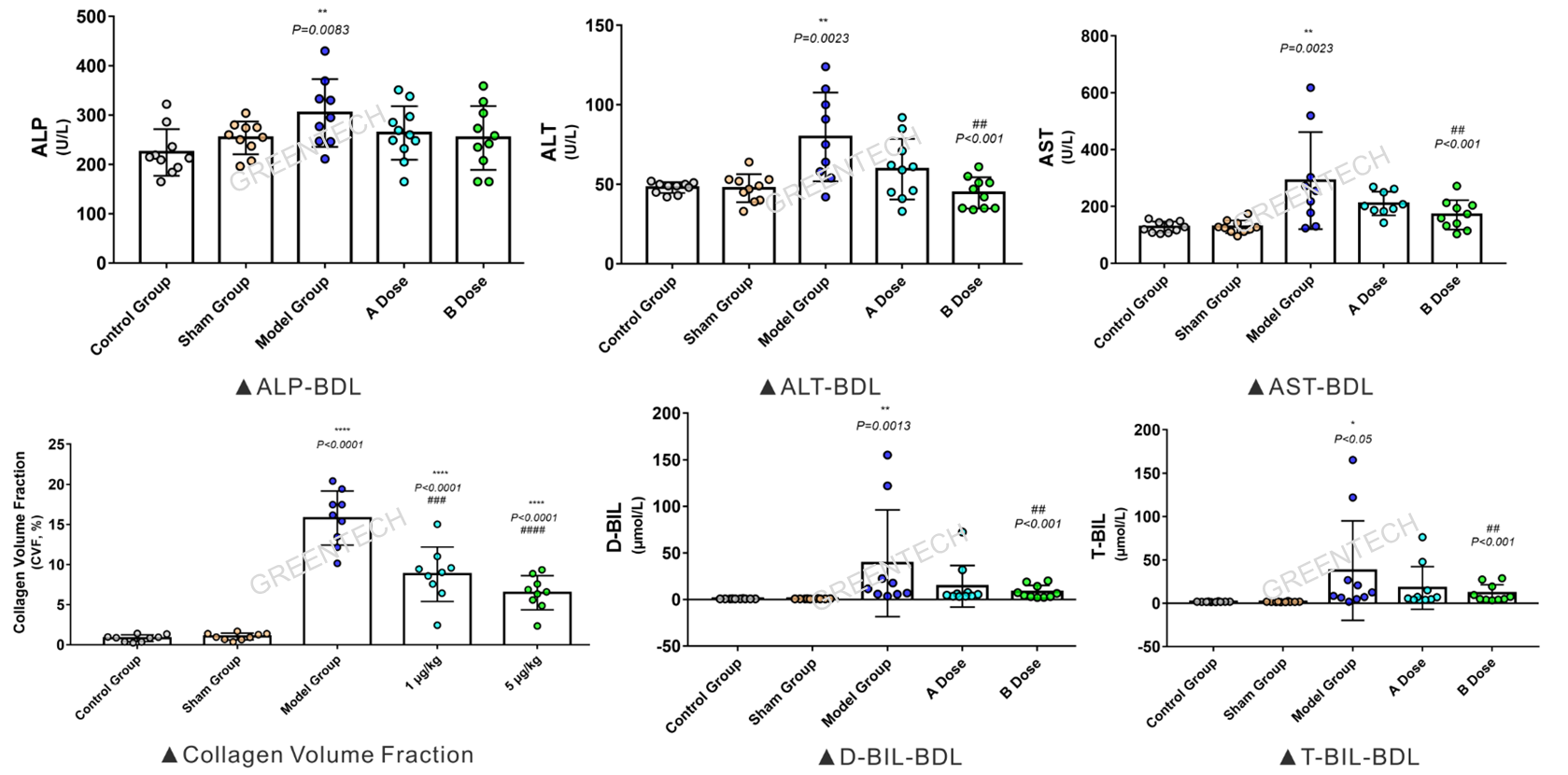
图2、SD大鼠胆总管结扎手术后2周肝胆功能及肝胶原容积分数
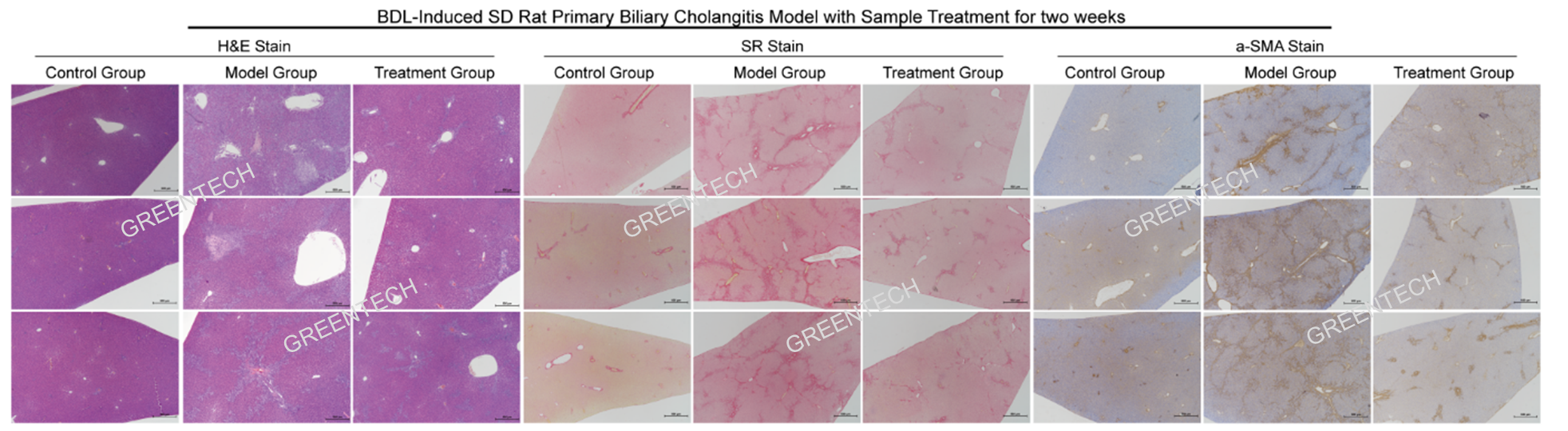
图3、SD大鼠胆总管结扎手术后2周肝脏组织病理学(HE、SR染色及α-SMA免疫组织化学染色)
2、α-萘基异硫氰酸酯(ANIT)诱导大鼠原发性胆汁性肝硬化(PBC)模型
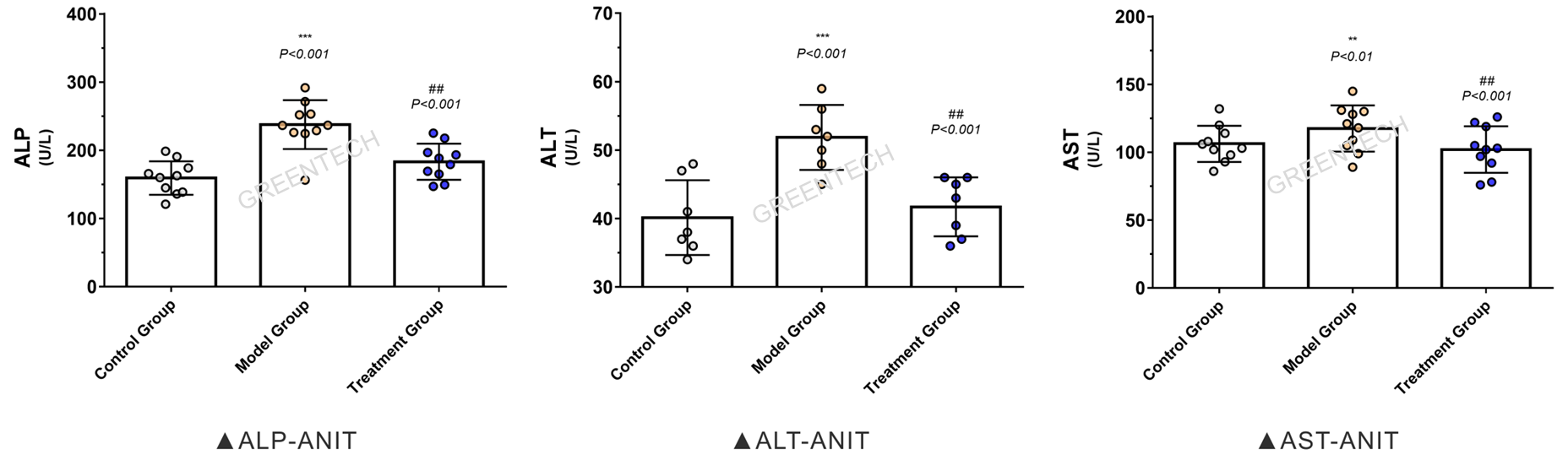
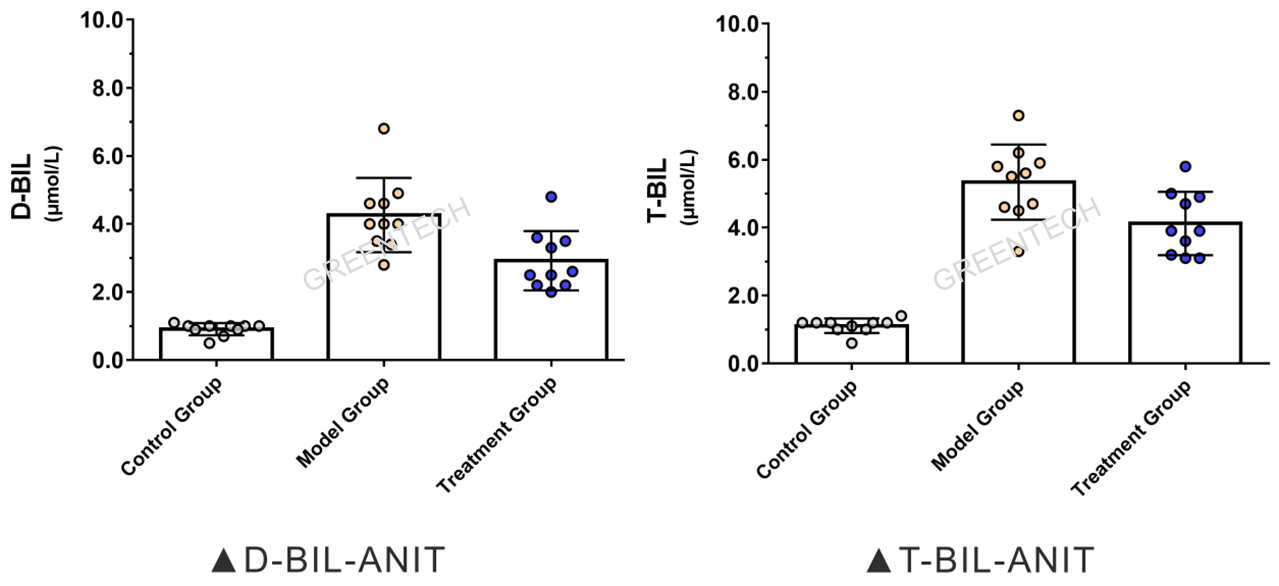
图4、SD大鼠肝毒剂ANIT诱导4周后肝胆功能指标变化情况
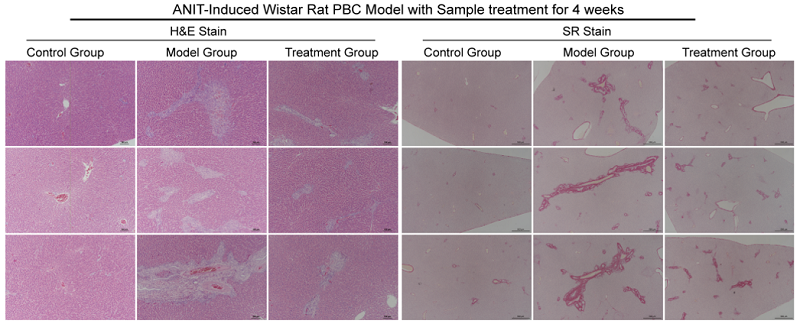
图5、SD大鼠肝毒剂ANIT诱导4周后肝脏组织病理学(HE、SR染色)
3、DDC诱导c57小鼠原发性硬化性胆管炎(PSC)模型
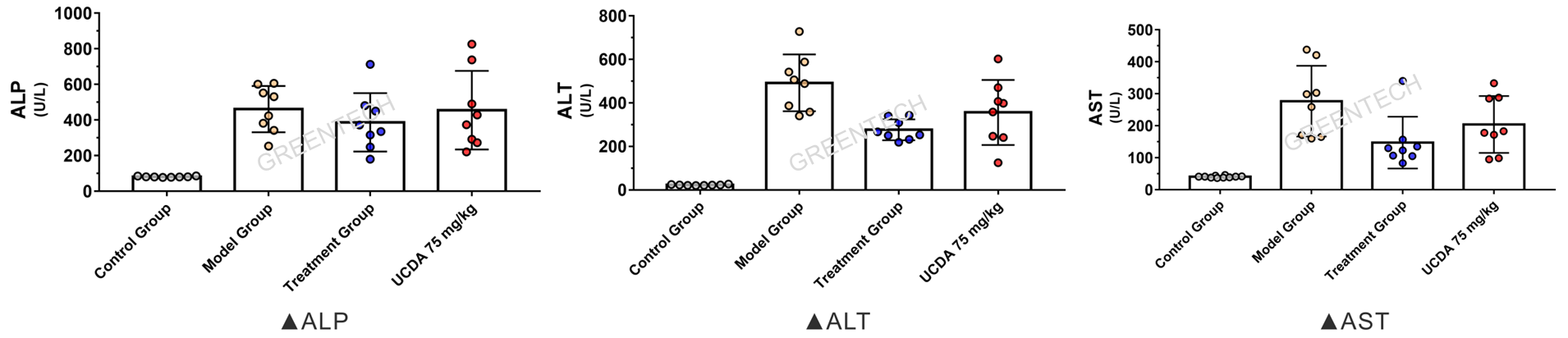

图6、c57小鼠0.1% DDC饮食介入8周后肝胆功能指标变化情况
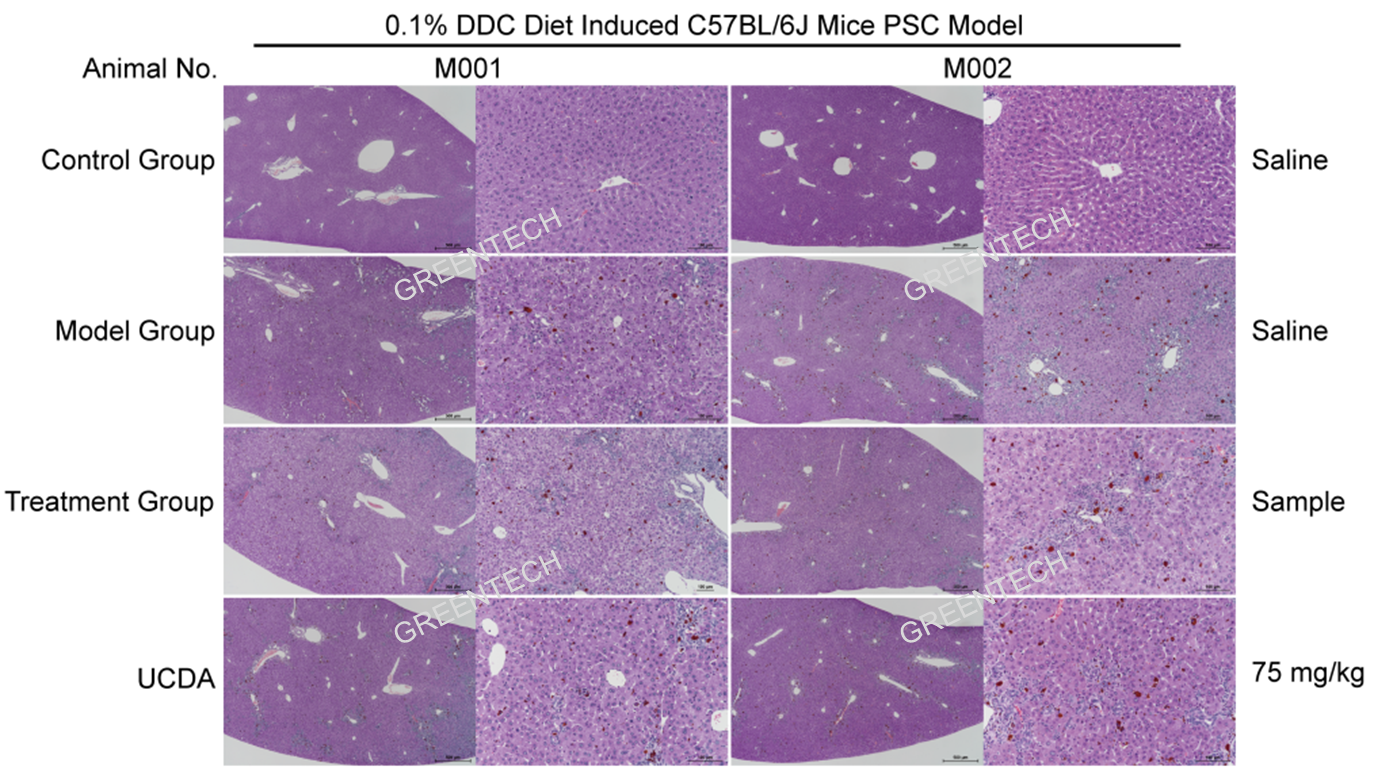
图7、c57小鼠0.1% DDC饮食介入8周后肝脏组织病理学(HE染色)
4、胆管结扎术诱导食蟹猴胆汁淤积肝纤维化/肝硬化/肝衰竭模型
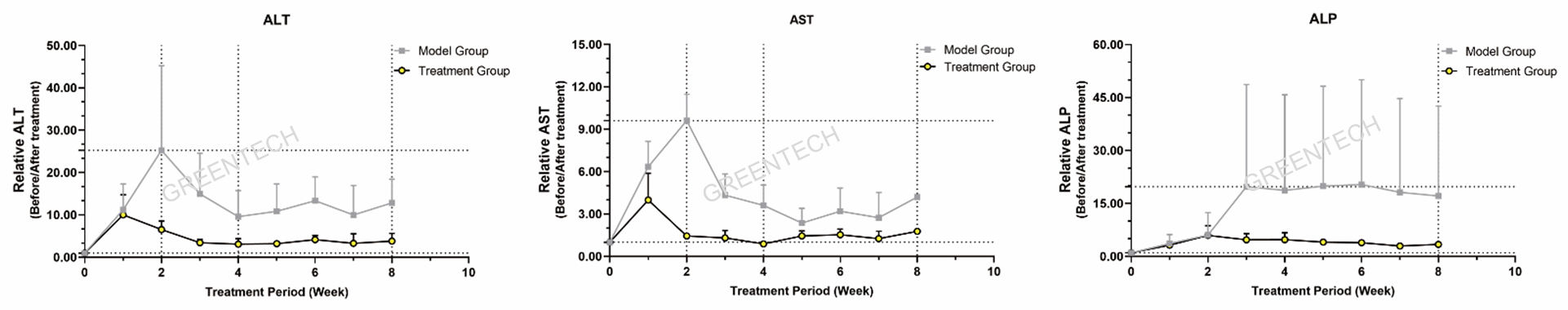
图8、食蟹猴胆总管结扎手术后8周血生化指标
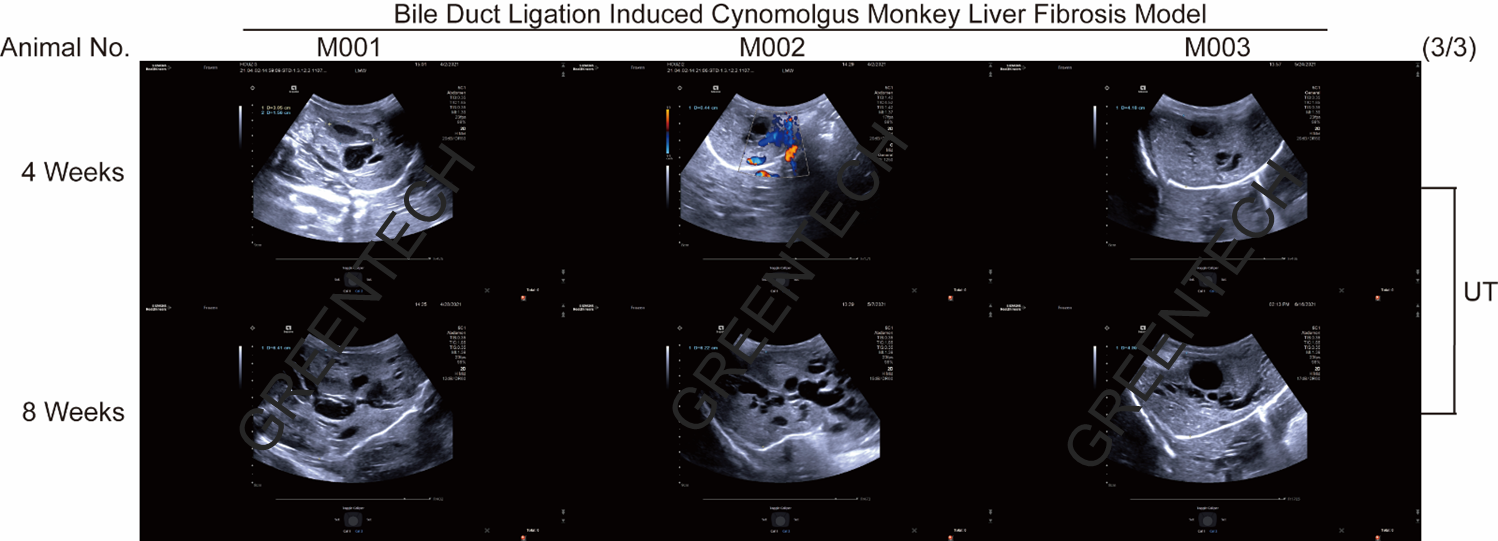
图9、食蟹猴胆总管结扎手术后不同时间点肝脏纤维化进程的超声检测
(诱导4周显示出现肝纤维化,诱导8周显示有肝硬化)

图10. 食蟹猴胆总管结扎8周后肝脏H&E染色及Masson染色显示明显胆汁淤积性肝纤维化/肝硬化病变特征
参考文献
1. Dongying W, et al. Protective effects of Ziyang tea polysaccharides on CCl4-induced oxidative liver damage in mice. 2014;143:371-378.
2. Coccolini F, Coimbra R, Ordonez C, et al. Liver trauma: WSES 2020 guidelines[J]. World Journal of Emergency Surgery, 2020, 15: 1-15.
3. Fujiwara K, et al. Cite Share Intravascular coagulation in acute liver failure in rats and its treatment with antithrombin III. Gut. 1988;29(8):1103-8.
4. Julian A Luetkens, et al. Quantification of Liver Fibrosis at T1 and T2 Mapping with Extracellular Volume Fraction MRI: Preclinical Results. Radiology. 2018;288(3):748-754.